Leistungen der Abteilung für Radiologische Diagnostik und Intervention
In der Abteilung für Radiologische Diagnostik und Intervention im Klinikum Wilhelmshaven werden neben diagnostischen Untersuchungen auch Eingriffe durchgeführt. Dafür stehen acht volldigitalisierte und moderne Arbeitsplätze zur Verfügung. Mit ihren bildgebenden Möglichkeiten versorgt die Abteilung alle Fachkliniken und Ambulanzen des Klinikums Wilhelmshaven und niedergelassene Ärzte.
Röntgendiagnostik (konventionelle Radiologie)
Die Abteilung für Radiologische Diagnostik und Intervention verfügt über vier Arbeitsplätze zur Durchführung von konventionellen Röntgenaufnahmen inklusive zweier Durchleuchtungsarbeitsplätze.
Die konventionelle Röntgendiagnostik umfasst sowohl Standarduntersuchungen des
- Thorax (Brustkorb)
- Abdomen (Bauch) und
- des Skelettes (inklusive der Pädiatrischen (Kinder-) Radiologie),
als auch Spezialuntersuchen
- des Magen- und Darmtraktes (Breischluck, Peritrasteinlauf, Dünndarmuntersuchung nach Sellink etc.),
- Untersuchungen des urologischen Spektrums, der ableitenden Harnwege (Miktionsurographie, Ausscheidungsurogramm (IV-Pyelogramm) etc.),
- Panoramaaufnahmen des Kiefers,
- orthopädische Vermessungsaufnahmen,
- Portlagekontrollen sowie
- Kontrolle von zentralen Venenkathetern und Phlebographien.
Röntgen-Thorax
Der konvetionelle Röntgen-Thorax hat sich im Laufe der Zeit zu einem unverzichtbaren zentralen Bestandteil in der Diagnostik sowie zur Beurteilung des Therapieverlaufes zahlreicher Herz- und Lungenerkrankungen entwickelt. Des Weiteren spielt er eine wichtige Rolle in der Beurteilung der Narkose- und Untersuchungsfähigkeit eines Patienten. Nicht selten liefert er relevante Nebendiagnosen der Lunge oder des Skelettes (Tumoren, asbestinduzierte Lungenveränderungen, Wirbelkörper- oder Rippenbrüche, Schilddrüsenerkrankungen etc.).
Darstellung von Erkrankungen im Röntgen-Thorax:
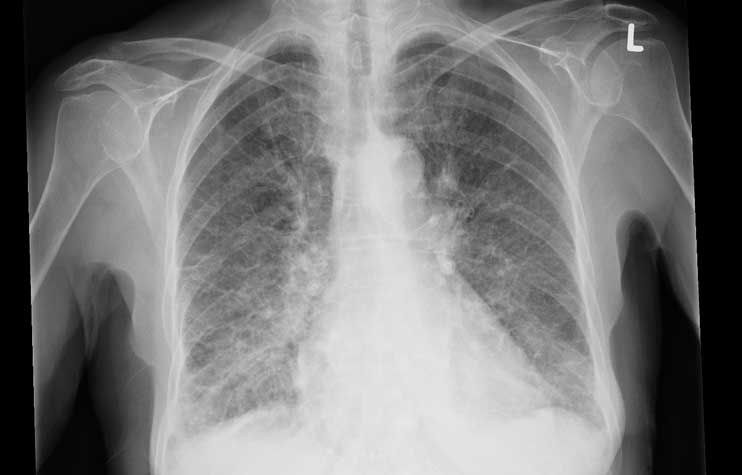
Kardiale Dekompensationsstauung
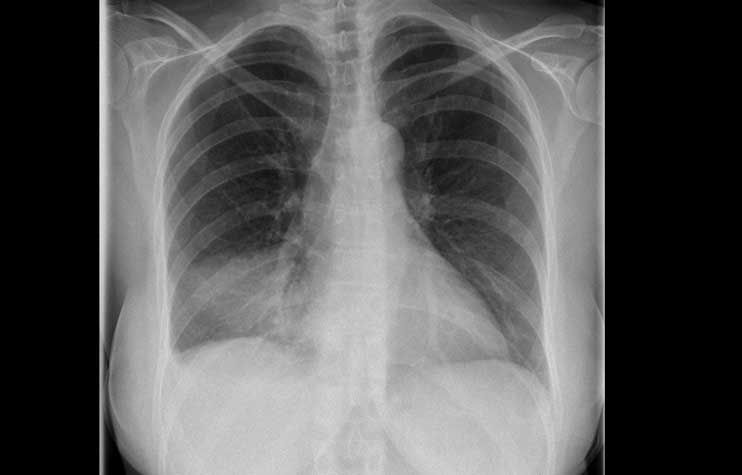
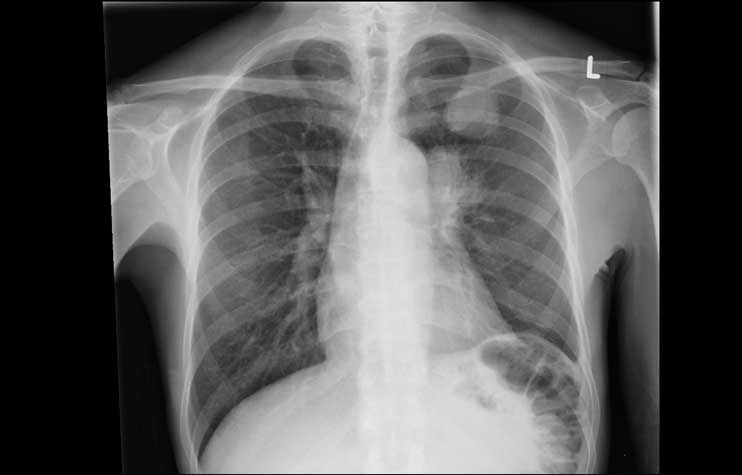
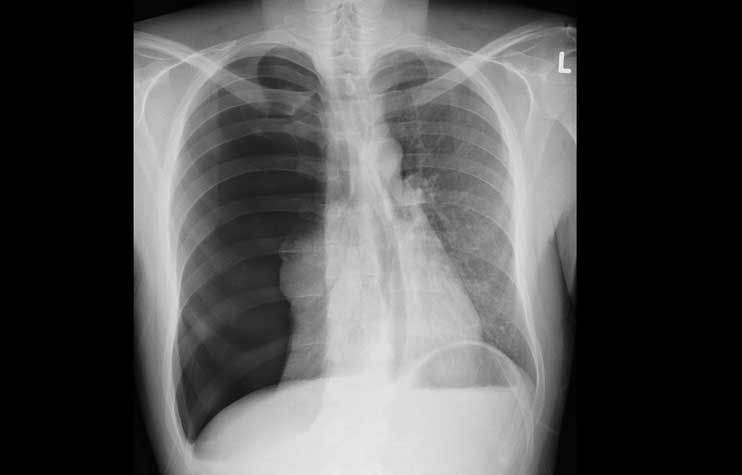
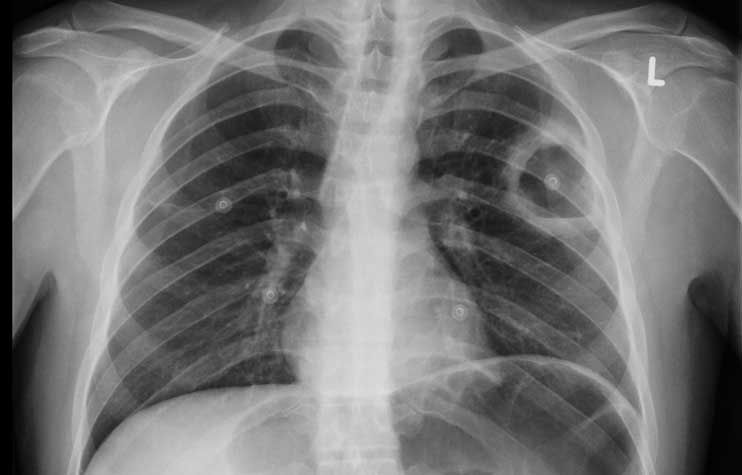
Die Vorteile des Röntgen-Thorax liegen in der schnellen Verfügbarkeit zu allen Tages-, und Nachtzeiten ohne spezielle Vorbereitung des Patienten. So können Erkrankung wie beispielsweise eine Lungenentzündung oder eine kardiopulmonale Kreislaufentgleisung gut erkannt und rechtzeitig therapiert werden. Aber auch akut lebensbedrohliche Erkrankungen wie der Spannungspneumothorax können sicher ausgeschlossen werden.
Selbst bei bettlägerigen Patienten ist ein Röntgen-Thorax im Liegen mit guter Aussagekraft durchführbar.
Die Lage von eingebrachten Fremdkörpern (zentralen Kathetern, Herzschrittmacher sowie Defibrillator, Magensonde, Herzklappen, Trachealtubus etc.) kann, wie auch versehentlich verschluckte oder durch Unfall inkorporierte Fremdkörper grundsätzlich gut beurteilt werden.
Darüber hinaus hat der Röntgen-Thorax den Vorteil einer sehr niedrigen Strahlendosis (im Schnitt um den Faktor 300 niedriger als im vergleichbaren Thorax- CT).
Selten und erst bei schwierigen Bildkonstellationen oder fehlender Übereinstimmung mit den Beschwerden des Patienten ist eine weiterführende Abklärung mittels aussagekräftigerer aber strahlungsintensiverer Computertomographie (CT) nötig.
Skelettradiologie
Das konventionelle Röntgenbild der Knochen ist nach wie vor die Basismethode zur Beurteilung von Frakturen und Luxationen nach Unfällen sowie zur Beurteilung der Stellung nach Operation oder Reposition. Auch Fragestellungen zu chronischen und akuten Veränderungen der Gelenke wie Gelenkverschleiß und -entzündungen können durch das konventionelle Skelettröntgen beantwortet werden.
Darüber hinaus spielt das Skelettröntgen eine wichtige Rolle zur Lokalisation von Fremdkörpern, zur Wachstumsbeurteilung und -prognose, zur Beurteilung von Gefügestörungen und bei Gelenk- und Weichteilschwellungen oder pathologischer Weichteilverkalkungen. Die Durchführung eines Skelettröntgenbildes ist jederzeit möglich und liegt oft schon kurz nach Eintreffen des Patienten in der Klinik dem behandelnden Arzt vor.
Erst wenn im konventionellen Röntgenbild ein Knochenbruch festgestellt wird oder der Verdacht besteht, dass eine Fraktur vorliegt, wird in einigen Fällen zur Operationsvorbereitung oder zur Abklärung ergänzender Weichteilverletzungen eine Computer- oder Kernspintomographie durchgeführt.
Da die Röntgengeräte heute hochmoderne, technische Entwicklungen sind, hat sich die Dosis und Strahlenbelastung für ein aussagekräftiges Röntgenbild im Laufe der letzten Jahre stark reduziert.
Abdomenübersichtsröntgen
Das Abdomenübersichtsröntgen spielt in der Diagnostik eine eher untergeordnete Rolle.
Aufgrund der, im Vergleich zu anderen konventionellen Röntgenaufnahmen relativ hohen Strahlenbelastung, ist eine Ultraschalluntersuchung des Bauches zwingend einem Röntgen des Abdomens vorzuziehen.
In einigen Fällen kann die Abdomenübersichtsaufnahme wichtige Zusatzinformationen zur
Abklärung des Beschwerdebildes eines Patienten liefern. Hier ist insbesondere die im Ultraschall nicht immer leicht zu erkennende „freie Luft" in der Bauchhöhle im Rahmen einer Hohlorganperforation (Magen/Darm) zu nennen. Diese Diagnose hat meist eine unumgängliche, lebensrettende Operation zur Folge.
Darüber hinaus dient die Abdomenübersichtsaufnahme der Erkennung und Unterscheidung verschiedener Darmverschlussarten.
Oft folgt einer pathologischen Übersichtsaufnahme zur genaueren Diagnostik ein Abdomen-CT.
Computertomografie (CT)
Die Computertomografie
Bei der Computertomografie wird der menschliche Körper mittels Röntgenstrahlen aus verschiedenen Richtungen durchleuchtet. Ein Computer berechnet im Anschluss sogenannte Schnittbilder des Körpers. Die Computertomografie ermöglicht so die Darstellung unterschiedlicher Körperregionen in millimetergenauen Schichten.
Mit Hilfe der CT lassen sich eine Vielzahl unterschiedlicher Krankheitsbilder diagnostizieren, z.B. Tumore, Frakturen, Blutungen oder Infektionen. Die Computertomografie stellt eines der wichtigsten radiologischen Verfahren dar.
Die Abteilung für Radiologische Diagnostik und Intervention verfügt über ein modernes 80-Zeilen-CT-Gerät mit sehr breitem Einsatzspektrum und der Möglichkeit zur Untersuchung des gesamten Körpers mit allen aktuell gängigen Untersuchungsverfahren.
Untersuchungsablauf
Der oder die für die Computertomografie verantwortliche Radiologe oder Radiologin führt vor der Untersuchung ein Aufklärungsgespräch mit Ihnen. Hierbei werden Sie über etwaige Risiken und Komplikationen informiert. Zusammen mit Ihnen und den behandelnden Ärzten entscheidet der Radiologe darüber, ob für die geplante Untersuchung ein Kontrastmittel erforderlich ist. Ebenso wird der individuelle Untersuchungsablauf mit Ihnen besprochen. Die eigentliche Untersuchungszeit im Computertomografen dauert nur wenige Minuten.
In den meisten Fällen liegen Sie während der Untersuchung auf dem Rücken, die Arme werden dabei über den Kopf angehoben. Da der im Klinikum verwendete Computertomograf eine sehr weite Öffnung aufweist, besteht kein Grund für Platzangst.
Nebenwirkungen oder Schäden
Je nach geplanter Untersuchung liegt die Strahlenbelastung für eine Computertomografie etwa zwischen 1 und 20 mSv. Im Vergleich hierzu liegt in Deutschland die natürliche Strahlenbelastung (Strahlung aus dem All, dem Erdboden und in Lebensmitteln etc.) bei etwa 2 mSv pro Jahr. Auf der Internetseite des Bundesamtes für Strahlenschutz (BfS; www.bfs.de) können Sie sich hierzu weiter informieren. Unter anderem hat das Bundesamt für Strahlenschutz die Broschüre "Röntgendiagnostik - schädlich oder nützlich?" veröffentlicht.
Kontraindikationen (Gegenanzeigen)
Für die Durchführung einer Computertomografie bestehen keine absoluten Kontraindikationen. Die Untersuchung von Schwangeren sollte aufgrund der Gefährdung des Kindes durch die Röntgenstrahlung allerdings nur in Ausnahmefällen erfolgen. Sind bei Ihnen eine Kontrastmittelallergie, eine Schilddrüsenüberfunktion oder Erkrankungen der Nieren bekannt, wird der verantwortliche Arzt bzw. die verantwortliche Ärztin zusammen mit Ihnen nach sorgfältiger Abwägung von Risiken und Nutzen eine Entscheidung treffen.
Wie sollten Sie sich auf die CT-Untersuchung vorbereiten?
Aktuelle Blutwerte folgender Parameter sollten für die Computertomografie vorliegen:
- Kreatinin-Wert (für die Nierenfunktion)
- TSH-Wert (für die Schilddrüsenfunktion)
Die Bestimmung dieser Parameter wird Ihr Hausarzt oder Ihre Hausärztin gerne veranlassen und Ihnen einen entsprechenden Laborbefund mitgeben. Falls Sie an einer leicht- bis mittelgradigen Nierenfunktionsstörung leiden und ein Diabetesmedikament (Antidiabetikum) mit dem Wirkstoff Metformin einnehmen, sollte dieses Medikament in Absprache mit Ihrem behandelnden Arzt bzw. Ärztin zwei Tage vor der Untersuchung pausiert werden. Falls vorhanden, bringen Sie bitte einen Allergiepass mit.
Computertomografie des Herzens (Kardio-CT)
Risikoabschätzung für eine Koronare Herzerkrankung
Mit Hilfe der Computertomografie des Herzens lassen sich bereits früheste Kalkablagerungen in den Herzkranzarterien nachweisen. Somit kann über die herkömmlichen Einschätzungsmethoden hinaus das künftige kardiovaskuläre Risiko bestimmt werden. Das bedeutet, dass entsprechende therapeutische Maßnahmen frühestmöglich eingeleitet werden können um einem drohenden Herzinfarkt vorzubeugen.
Darstellung der Herzkranzgefäße
Eine CT am Herzen stellt eine gute Alternative zur Herzkatheteruntersuchung dar, sofern diese nur zu rein diagnostischen Zwecken vorgenommen werden soll. Um den Herzschlag während der Untersuchung zu kontrollieren, wird zuvor ein EKG angelegt. Damit sich die Herzkranzgefäße gut darstellen und beurteilen lassen, sind für eine Kardio-CT zum einen die Gabe eines Kontrastmittels sowie die Gabe eines speziellen Medikaments (Nitrospray) zur Erweiterung der Gefäße erforderlich.
CT gesteuerte Schmerztherapie
Die menschliche Wirbelsäule ist im Laufe des Lebens starken Belastungen ausgesetzt. Sie fungiert als Stützgerüst des Körpers. Als Folge einer zunehmend unbeweglichen Lebensweise erhöhen sich die Belastungen zusätzlich. Es resultieren vermehrte altersphysiologischer Umbauten und letztlich Rückenschmerzen. Etwa 90 % der Wirbelsäulenschmerzen bilden sich spontan zurück, d.h. dass keine invasiv-therapeutischen Maßnahmen erforderlich werden. Derartige, als unspezifisch zu klassifizierende Rückenschmerzen bedürfen in der Regel auch keiner umfangreichen bildgebenden Diagnostik.
Dennoch ist es möglich, dass akute Rückenschmerzen chronifizieren und auf körperliche Schäden hinweisen. Bandscheibenvorfälle, Gelenkarthrosen oder Bandscheiben-/Wirbelkörper-Degenerationen können dem Rückenschmerz zu Grunde liegen. Sollte ein Wirbelsäulenschmerz in andere Körperregionen ausstrahlen, z.B. in das Bein, liegt möglicherweise eine Beeinträchtigung der Nerven vor. Bei Fortschreiten der Nerveneinengung können schließlich Lähmungen die Folge sein.
Um eine derartige Schmerz-Chronifizierung zu vermeiden, ist in diesen Fällen eine frühzeitige, individuelle und symptomorientierte Therapie indiziert. Erforderlich für die Therapieplanung ist eine exakte fachärztliche Diagnose, welche ein intensives Gespräch und eine genaue körperliche Untersuchung beinhaltet.
Den Beginn jeder Therapie stellen konservative Maßnahmen dar (Physikalische Therapie, Physiotherapie oder Schmerzmittel), die den meisten Patienten häufig zumindest kurzfristig helfen. Bei Therapieresistenz stehen folgende minimal-invasive Therapiemethoden zur Verfügung:
- periradikuläre Therapie bei Banscheibenvorfällen (PRT)
- Facettenblockade bei Verschleiß und Instabilität der kleinen Wirbelgelenke
Es werden bei diesen Verfahren jeweils schmerz- und entzündungshemmende Medikamente gezielt an die Nervenwurzel (PRT) beziehungsweise in und an das schmerzende Gelenk (Facettenblockade) gespritzt. Beide Verfahren können ambulant durchgeführt und ggf. mehrmals wiederholt werden.
CT gesteuerte Drainagen und Punktionen
Eine Computertomografie(CT)-gesteuerten Punktion dient der Gewinnung von Gewebeproben mittels einer sehr feinen Nadel aus einem bestimmten Organ (z.B. Lunge, Knochen oder Leber), um diese anschließend genauer untersuchen zu können. Punktionen erfolgen unter örtlicher Betäubung. Die Computertomografie ermöglicht eine millimetergenaue Punktion und exakte Positionierung der Hohlnadel. Dadurch werden umgebende Organe geschont.
Ähnlich erfolgt die CT-gestützte Drainageanlage. Hierbei wird ein krankhafter Prozess (z.B. eine lokale Eiteransammlung) unter computertomografischer Kontrolle punktiert. Im Anschluss wird über eine Hohlnadel ein dünner Draht in die Höhle (Punktionsareal) eingebracht. Anschließend wird die Hohlnadel entfernt und über den Draht ein Drainagekatheter eingeführt. Dieser leitet den Eiter, Flüssigkeiten oder Wundabsonderungen ab, gleichzeitig kann die Höhle mit einer Spüllösung gesäubert werden kann.
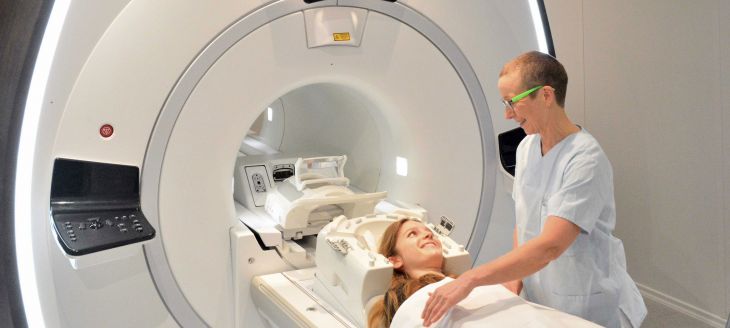
Magnetresonanztomografie (Kernspintomographie, MRT)
Kernspintomografie (Magnetresonanztomografie)
Strahlungsfreies, schmerzloses und präzises Verfahren
Magnetresonanztomografie (Kernspintomografie) ist eine Bildgebungstechnik, mit der dreidimensionale Querschnittsbilder des Körpers erstellt werden können.
Es basiert auf der Verwendung eines elektromagnetischen Feldes und Hochfrequenzwellen.
Die Magnetresonanztomografie arbeitet komplett ohne Röntgenstrahlung.
Das Anwendungsgebiet der Magnetresonanztomografie (Kernspintomografie) ist sehr breit. Sie eignet sich vor allem hervorragend zur Abbildung der Weichteilstrukturen. Aus diesem Grund ist es die ideale Bildgebungsmethode, um das Gehirn, das Rückenmark und die Bauchorgane (Leber, Nieren, Bauchspeicheldrüse usw.) zu untersuchen. Die MRT ist auch die Bildgebungsmethode der Wahl zur Beurteilung des Bewegungsapparates. Schließlich kann die MRT auch zur Vorbereitung eines Eingriffs verwendet werden.
Vor Beginn der Untersuchung findet ein kurzes Aufklärungsgespräch zum Untersuchungsablauf statt. Zudem muss ein Fragebogen beantwortet werden, um festzustellen, ob Kontraindikationen für eine solche Untersuchung vorliegen. Patienten mit Implantaten (Herzschrittmacher, Defibrillator, Herzklappenersatz, Innenohrimplantat, Insulinpumpe, Neurostimulator, größerer metallhaltiger Gelenkersatz, Metallscherben in den Augen etc.) und größeren Tätowierungen können nur eingeschränkt mittels MRT untersucht werden.
Bitte bringen Sie Unterlagen zu Ihrer Krankengeschichte mit, da auch detaillierte Informationen zu Ihren Vorerkrankungen von Bedeutung sein können. Falls bei Ihnen ein Implantat eingesetzt wurde, so bringen Sie bitte den Implantatpass mit.
Für die Magnetresonanztomografie kann - nach Rücksprache - eine Blutwertbestimmung nötig sein. Hierzu bitten wir Sie, den aktuellen "Nieren-Wert" zur Bestimmung der Funktionsfähigkeit der Niere (GFR-Wert) vorzulegen, falls dieser von Ihrem Hausarzt oder Ihrer Hausärztin bestimmt wurde. Falls vorhanden, bringen Sie bitte einen Allergiepass mit.
Ablauf der Untersuchung
Nach dem Aufklärungsgespräch und vor Betreten des Untersuchungsraums müssen Sie Ihre Kleidung, Ihren Schmuck, Ihre Hörgeräte, Ihr Kleingeld und alle anderen Metallgegenstände entfernen. Während der Untersuchung liegen Sie auf einem mobilen Untersuchungstisch, der in den Tunnel des Magnetresonanztomografen mit ca. 70 cm Innendurchmesser hineingefahren wird.
Die Assistentin oder der Assistent positioniert eine Empfangsspule an dem zu untersuchenden Körperteil (z. B. am Knie). Diese Empfangsspule ermöglicht es, detaillierte Bilder dieser Region zu erzeugen. Während der Untersuchung befindet sich das medizinische Team außerhalb des Untersuchungsraums hinter der Glasscheibe, kann Sie jedoch sehen und über eine Gegensprechanlage mit Ihnen kommunizieren. Sie können sich jederzeit mit einer Klingel, die Sie in der Hand halten, bemerkbar machen. Die Untersuchung dauert durchschnittlich je nach untersuchtem Organ oder Organbereich - zwischen 15 und 60 Minuten. Sie sollten so ruhig wie möglich liegen bleiben und ruhig atmen.
Einige Untersuchungen erfordern eine Injektion eines sehr gut verträglichen gadoliniumhaltigen Kontrastmittels in eine Vene oder auch direkt in ein Gelenk (Arthrografie).
Falls Sie zur Platzangst neigen, können wir Ihnen bei Bedarf ein bestimmtes Medikament verabreichen, das Ihnen dann ermöglicht, die Untersuchung ohne Angst zu absolvieren. Wenn wir Ihnen ein solches Medikament verabreichen, bedeutet dies, dass Sie danach nicht aktiv am Straßenverkehr teilnehmen dürfen – bedeutet also, dass Sie in solchen Fällen besser mit dem ÖPNV, dem Taxi oder in Begleitung eines Angehörigen anreisen.
Herz-MRT
Exakte Bestimmung des Zustands von Herz und Herzkranzgefäßen ohne Strahlenbelastung
Die Magnetresonanztomographie (MRT ) ist eine nicht-invasive und strahlungsfreie Untersuchung, mit der die Struktur des Herzens und der großen herznahen Brustgefäße analysiert werden kann.
Die Kernspintomographie erstellt zwei- und dreidimensionale Querschnittsbilder des Herzens unter Einsatz eines starken Magnetfeldes und Radiowellen. Diese Untersuchung kann insbesondere zur Beurteilung von Herzinsuffizienz, angeborenen Herzerkrankungen, Klappenerkrankungen, entzündlichen Erkrankungen, Herztumoren und sowie bei Vorhandensein oder Verdacht auf Verengungen der Herzkranzgefäße (koronare Herzkrankheit) eingesetzt werden.
Desweiteren kann bei der sogenannten Stress-MRT die Durchblutung des Herzmuskels und somit die Funktion der Herzkranzgefäße genau beurteilt werden. Dazu wird das Herz durch ein gut verträgliches Medikament in eine kurze Belastungssituation gebracht. Mit einer Stress-MRT lässt sich oft eine invasive Herz-Katheter-Untersuchung (Herzkatheter) vermeiden.
Die Herz-MRT dauert zwischen 30 und 45 Minuten. Der Patient wird in Rückenlage in die Öffnung des MRT bis auf Höhe des Herzens hineingefahren. Das MRT ist mit einem Audio-Headset ausgestattet, das die vom Gerät erzeugten Geräusche dämpft und es ihm ermöglicht, Anweisungen vom Assistenten/der Assistentin zu erhalten. Während der Untersuchung stehen Sie in ständigem Kontakt zu unseren Mitarbeitern, die Sie aus dem Nebenraum durch eine Glasscheibe und über Monitore im Blick haben.
Es werden EKG-Elektroden auf Ihre Brust, eine Blutdruckmanschette an Ihren Arm und ein Pulsoxymeter an einen ihrer Finger angelegt, um die Herzfrequenz, den Blutdruck und die Sauerstoffsättigung im Blut kontinuierlich aufzuzeichnen. Schließlich wird auf Ihrer Brust eine Empfangsspule platziert, mit der die für die Bilderzeugung erforderlichen MRT-Signale empfangen werden.
Jede Aufnahme eines MRT-Bildes dauert mehrere Sekunden. Um zu verhindern, dass die Qualität der Bilder durch Atembewegungen beeinträchtigt wird, werden sie unter Atemanhalten aufgenommen. Hierfür wird der Patient aufgefordert, während der Untersuchung wiederholt den Atem anzuhalten.
Damit wir diagnostisch auswertbare Bilder akquirieren können, ist es wichtig, dass Sie während der Untersuchung ruhig liegen bleiben. Über die Armvene wird Ihnen während der Untersuchung ein sehr gut verträgliches Kontrastmittel verabreicht.
Bei der Stress-MRT wird zusätzlich zum Kontrastmittel ein Medikament in eine Armvene injiziert, wodurch sich die Herzkranzgefäße erweitern. Bei koronarer Herzerkrankung dehnen sich die Gefäße unter der Wirkung des Arzneimittels nicht ausreichend aus, und die entsprechenden Bereiche des Herzmuskels erhalten weniger Blut als der Rest des Herzens. Dies wird vom MRT-Gerät erkannt.
Achten Sie bitte darauf, 24 Stunden vor der Stress-MRT keine Bananen, Kaffee oder koffeinhaltigen Getränke (Tee, Schokolade, Cola) zu sich zu nehmen. Andernfalls kann die Untersuchung nicht durchgeführt werden.
MRT der Prostata
Schonende Diagnostik bei abklärungsbedürftigen Veränderungen der Prostata
Das Prostatakarzinom gilt als häufigste bösartige Erkrankung des Mannes – und die Häufigkeit nimmt weiter zu.
Regelmäßige Vorsorgeuntersuchungen werden von Ihrem Urologen durchgeführt. Zu diesem Zweck wird eine digitale rektale Untersuchung, eine Bestimmung des Prostata-spezifischen Antigens (PSA) aus dem Blut und eine Ultraschalluntersuchung - gegebenenfalls auch vom Darm aus (transrektaler Ultraschall - TRUS) durchgeführt. Sollten sich aus diesen Vorsorgeuntersuchungen abklärungsbedürftige Auffälligkeiten ergeben oder bereits eine Erkrankung diagnostiziert sein, wird Sie Ihr behandelnder Arzt zu uns zwecks Durchführung einer sogenannten multiparametrischen Prostata-MRT überweisen.
Die Prostata-MRT ermöglicht die Erkennung, Lokalisierung und Abschätzung der Ausdehnung von tumorsuspekten Befunden. Diese Informationen ermöglichen zusammen mit den Ergebnissen gezielter Biopsien eine genaue Kartierung von Prostatakrebs und eine bessere Anpassung des therapeutischen Managements. Die MRT spielt auch eine Rolle bei der Überwachung fokussierter Behandlungen und der Erkennung von Lokalrezidiven nach einer kurativen Behandlung.
Bei der multiparametrischen MRT-Untersuchung werden verschiedene Messtechniken miteinander kombiniert, um auf diese Weise zusätzliche Informationen über die Beschaffenheit des Gewebes zu gewinnen. In Verdachtsfällen ist die Entnahme einer Gewebeprobe (Biopsie) erforderlich.
Die Prostata-MRT dauert ca. 30 Minuten. Der Patient wird in Rückenlage in die Öffnung des MRT bis auf Höhe des Beckens hineingefahren. Für die optimale Bildqualität wird, nach Ausschluss von Kontraindikationen, vor Beginn der Untersuchung intravenös ein Medikament verabreicht, um die natürliche Darmbewegung zu minimieren. Das Medikament beeinträchtigt für mehrere Stunden die Sehschärfe, sodass Sie nach der Untersuchung nicht aktiv am Straßenverkehr teilnehmen dürfen – bedeutet also, dass Sie in solchen Fällen besser mit dem ÖPNV, dem Taxi oder in Begleitung eines Angehörigen anreisen. Über die Armvene wird Ihnen während der Untersuchung ein sehr gut verträgliches Kontrastmittel verabreicht.
MRT-gesteuerte Prostatabiopsie
Die Prostatabiopsie dient zur Sicherung der Verdachtsdiagnose eines Prostatakarzinoms. Insbesondere zur Planung der weiteren Behandlung ist die feingewebliche (histologische) Sicherung des Befundes erforderlich.
Die MRT gestützte Prostatabiopsie wird bei Patienten eingesetzt, bei denen mit der herkömmlichen Technik (transrektaler Ultraschall, ultraschallgesteuerte Prostatabiopsie) kein Tumornachweis gelingt, aber weiterhin der dringende Verdacht auf ein Prostatakarzinom besteht. Die Belastung für den Patienten bei dieser Methode ist im Vergleich zu der Sonographie gestützten Gewebeprobeentnahme vermindert, da die MRT gestützte Gewebsentnahme gezielt erfolgt und somit mit deutlich weniger Stanzproben auskommt.
Die verdächtigen Bezirke in der Prostata werden mit der vorher durchzuführenden multiparametrischen MRT abgebildet und mittels einer Stanznadel bildgesteuert aufgesucht. Nach örtlicher Betäubung wird eine feine Führungshülse in den Enddarm eingeführt. Unter Bildkontrolle wird das verdächtige Areal angesteuert, notwendige Korrekturen finden mit Hilfe mehrfacher schneller MRT-Messungen statt. Diese Methode ermöglicht uns eine zielgenaue Probenentnahme.
Angiographie/ Intervention
Die Abteilung für Radiologische Diagnostik und Intervention ist wichtiger Bestandteil des zertifizierten Gefäßzentrums am Klinikum Wilhelmshaven.
Die Abteilung verfügt über einen Digitalen-Subtraktionsangiographie-Arbeitsplatz, sowie über einen weiteren Multifunktionsarbeitsplatz mit der Möglichkeit zur Durchführung einer Digitalen Subtraktionsangiographie (DSA) als Ausweichmöglichkeit.
Angiographie - Vorbereitung
Die Angiographie ist eine Routineuntersuchung zur Darstellung bestimmter Gefäßregionen, in denen krankhafte Veränderungen vermutet werden.
Zur Untersuchungszeit sollte der Patient nüchtern sein. Die Risiken und nötigen Labor(blut)werte für eine Angiographie-Untersuchung werden ebenfalls vorab mit dem Patienten erörtert .Umstände, die gegen die Durchführung einer Angiographie sprechen oder eine vorhergehende Änderung oder Medikation erfordern, werden in einem ärztlichen Aufklärungsgespräch mindestens 24 Stunden vor Untersuchungsbeginn abgefragt. Zu Risikofaktoren zählen unter anderem
- Kontrastmittelunverträglichkeiten,
- Schilddrüsenüberfunktionen,
- Einschränkungen der Nierenfunktion unterschiedlicher Ursachen
- Einnahme bestimmter Medikamente wie Metformin und Marcumar sowie weiterer moderner Blutverdünner.
Falls eine dieser Faktoren zutrifft, wird individuell mit dem Patienten das weitere Vorgehen besprochen. Bei speziellen Konstellationen wie starker Kontrastmittelallergie, Schilddrüsenüberfunktion oder eingeschränkter Nierenfunktion ist nach Absprache die Verwendung von CO2 als Kontrastmittel im Becken-Bein-Gefäßgebiet möglich. Hierbei erfolgt die Ausscheidung des Kontrastmittels bei der Atmung über die Lunge.
Angiographie - Untersuchungsablauf
Generell sind Angiographien sowohl im stationären als auch ambulanten Bereich von uns durchführbar. Dies ist unabhängig von der Kassenzugehörigkeit des Patienten.
Für die Untersuchung wird zunächst unter örtlicher Betäubung und unter sterilen Bedingungen ein arterielles Gefäß, typischerweise in der Leistenregion punktiert. Andere Zugangsmöglichkeiten sind die Ellenbeugen und die Achselregion, Kniekehlen, Unterarme oder Unterschenkel.
Anschließend wird unter Röntgenkontrolle die zu untersuchende Körperregion des Patienten mit einem dafür geeigneten Spezialkatheter aufgesucht und Kontrastmittel in den Kreislauf gegeben. Die hierbei angefertigten Röntgenaufnahmen geben Informationen über die jeweilige Gefäßsituation.
Sofern es die Gefäßgegebenheiten an der Punktionsstelle zulassen, wird die Punktionsstelle nach der Untersuchung mit einem Verschlusssystem abgedichtet. Andernfalls wird die Punktionsstelle per Hand bis zum Blutungsstillstand abgedrückt. Im Anschluss erfolgt eine Versorgung mittels Druckverband, der individuell unterschiedlich lang, mindestens jedoch 4 Stunden oberhalb der Punktionsstelle verbleibt. Wenn der Patient stationär aufgenommen wurde, wird er/sie nach der Untersuchung direkt auf das Zimmer zurückkehren.
Falls es sich um einen ambulanten Eingriff handelt, kann sich der Patient im speziell dafür angelegten Ruheraum der Röntgenabteilung aufhalten. Das Essen und Trinken ist im Anschluss an die Untersuchung bereits wieder erlaubt.
Im Vergleich zur MR-, und CT- Angiographie weist die Angiographie eine längere Untersuchungsdauer samt Ruhephase auf. Zudem können Komplikationen durch die direkte Schlagaderpunktion (Blutung → Bluterguss/ Embolien) entstehen.
Allerdings weist die Angiographie gegenüber der MRT und CT eine deutlich höhere räumliche und zeitliche Auflösung der Untersuchung auf, womit eine entsprechend höhere Bildqualität einhergeht. Folglich ist eine Beurteilung der Bilder besser möglich. Falls Bilder durch Bewegungen des Patienten während der Untersuchung verwackeln, sind Wiederholungen einzelner Bildsequenzen lediglich mit geringem Mehraufwand möglich.
Die direkte Angiographie hat zudem den Vorteil, dass sie gegenüber Metallen wie implantierten Gefäßprothesen nicht empfindlich ist. Hingegen würde es in der MRT-Angiographie zu einer Signalauslöschung kommen.
Bei älteren Patienten mit Gefäßverkalkungen, werden diese „weggerechnet“ (subtrahiert), was in der CT-Angiographie sehr schwer oder nicht möglich ist.
Bei der direkten Angiographie gibt es die Möglichkeit zur gleichzeitigen Intervention, sprich zur Behandlung von relevanten Gefäßveränderungen.
Intervention
Wie auch die Angiographie ist die Intervention bei uns prinzipiell sowohl stationär als auch ambulant für jeden Patienten nach Terminabsprache möglich. Im Einzelfall behalten wir uns jedoch vor, zeitaufwendige Interventionen und Interventionen, die eine Spezialtechnik oder spezielle Vorbereitungen erfordern, in Zusammenarbeit mit unseren klinischen Kollegen ausschließlich stationäre Behandlungen anzubieten. Dies liegt darin begründet, dass zugunsten der Patientensicherheit eine intensive Überwachungsprozedur gewährleistet und einem erhöhten Risikoprofil (während und nach der Untersuchung) entgegengewirkt werden kann.
Die Abteilung für Radiologische Diagnostik und Intervention verfügt über eine langjährige Expertise in der Gefäßintervention, die bis in die „Gründerzeit“ der Gefäßintervention in die 80er Jahre des letzten Jahrhunderts zurückreicht. Seit dieser Zeit hat sich die Gefäßintervention (röntgen-) gerätetechnisch vor allem durch stark weiterentwickelte Gebrauchsmaterialien wie Drähte, Katheter, Stents und Ballone extrem verbessert.
Heute ist die Gefäßintervention ein etablierter Standardeingriff, der in vielen Bereichen und Situationen die bis dahin üblichen Gefäßoperationen (vorwiegend Bypassoperationen) nahezu komplett verdrängt hat, sodass aktuell nur noch wenige krankhafte Gefäßveränderungen primär operativ versorgt werden. Im Vergleich zur operativen Versorgung spricht die geringere körperliche Belastung der Patienten während des Eingriffes, da lediglich eine örtliche Betäubung verwendet wird und keine Nähte zum Wundverschluss nötig sind, für ein interventionelles Vorgehen.
Intervention - Untersuchungsablauf
Zum Untersuchungsablauf gehört zunächst ein Aufklärungsgespräch und die Patientenvorbereitung. Im Anschluss wird dann die Punktion und das Aufsuchen der entsprechenden Körperregion mittels Spezialkatheters durchgeführt. Die einzelnen Untersuchungsabschnitte werden jeweils durch Kontrastmittelgabe und Röntgendurchleuchtung einer Erfolgskontrolle unterzogen.
Abschließend wird die Punktionsstelle mittels Verschlusssystem und Druckverband verschlossen. Dies ist in etwa vergleichbar mit dem Ablauf einer Angiographie. In der Regel ist die volle körperliche Belastbarkeit sofort nach Entfernung des Druckverbandes gegeben.
Intervention - Behandlungsspektrum
Meistens handelt es sich bei krankhaften Gefäßveränderungen um Gefäßengen oder -verschlüsse im Rahmen der sogenannten Arteriosklerose. Eine wesentlich seltenere Ursache wäre z.B. ein überschießendes Muskelwachstum in der Gefäßwand (Fibromuskuläre Hyperplasie, vor allem der Nierenarterien). Zur Behandlung wird die betroffene Stelle mittels Draht (meist Spezialdrähte unterschiedlicher Beschichtungen) passiert, sodass im Anschluss die betroffene Stelle von innen heraus mit einem Ballon unter Druck geweitet werden kann.
Mittels Intervention werden Gefäßverengungen des Becken-Bein-Stromgebietes von den großen Beckenschlagadern bis zu den wenige Millimeter messenden Schlagadern des Unterschenkels behandelt. Im Bauch werden Nieren- oder Darmschlagadern häufig behandelt. An den oberen Körperabschnitten zählen Behandlungen der Schulter- und Halsschlagadern zu den häufigsten Interventionen. Bei Behandlungen von Halsschlagaderengen wird zusätzlich vorübergehend ein Filtersystem zwischen Gefäßenge und Gehirn im Blutstrom freigesetzt. Hierbei wird das durchströmende Blut nach, in seltenen Fällen während der Prozedur freigesetzten Blutgerinnseln gefiltert. Somit hilft es die ohnehin seltenen embolischen Komplikationen (Schlaganfälle) während des Eingriffes weiter zu minimieren.
Zusätzlich ist die Implantation eines Stents (Gitterprothese) möglich. Dieser wird bei bestimmten Gefäßkonstellationen (z.B. starken Verkalkungen, Einrissen in der Gefäßinnenwand, Thromben, etc.) implantiert.
Zusätzlich haben sich in den letzten Jahren auch medikamentenfreisetzende Ballone etabliert, die während des Dehnvorganges im Gefäß an Ort und Stelle ein Medikament an die krankhaft veränderte Gefäßwand abgeben.
Die Behandlung von arteriosklerotischen Gefäßengen und -verschlüssen stellen einen Großteil unserer täglichen Arbeit dar. Es gibt jedoch auch weitere Interventionsmöglichkeiten: Durch Blutgerinnsel akut verschlossene Gefäße können wir vor Ort durch ein in das Blutgerinnsel abgegebenes Medikament auflösen (Lysetherapie) oder das Gerinnsel über Spezialkatheter direkt absaugen (Thrombaspiration).
Behandlungen von Gefäßerweiterungen (Aneurysma) sind z.B. mittels gecoverten Stents (Stents die durch eine Membran nach außen abgedichtet sind) möglich.
Akute Blutungen aller Schlagadern, jedoch speziell im Bereich der Darmschlagadern können mittels Drahtspiralen gestillt werden (coiling).
Manche Tumorpatienten profitieren oft von einer über die Schlagadern applizierten Chemoembolisation, bei der gleichzeitig mit der Gabe eines Medikamentes gegen das Tumorwachstum (Chemotherapie) die arterielle Blutzufuhr des Tumors unterbunden wird.
Venöse Interventionen wie die Implantation von Stents zur Vermeidung einer Lungenembolie (Cavastents) oder zur Verbesserung des Blutrückflusses zum Herzen (z.B. bei Verlegung der Vene durch Tumoren) gehören ebenfalls zum Leistungsspektrum unserer Abteilung.
Ultraschall (Sonographie)
Die Abteilung für Diagnostische Radiologie und Intervention verfügt über ein modernes high-end Ultraschall- bzw. Sonographiegerät.
Sonographische Untersuchung des Körpers
Mit verschiedenen Schallköpfen besteht für uns die Möglichkeit zur Ultraschalldiagnostik „durch die Haut“ (transkutane Ultraschalldiagnostik) in einem breiten Frequenzspektrum und ausgerichtet auf verschiedene Körperregionen. Insbesondere Ultraschalluntersuchungen des Abdomen, der Schilddrüse und der Brustdrüse gehören zu unserem Leistungsspektrum.
Gefäß-Doppler-Untersuchungen
Darüber hinaus besteht die Möglichkeit zu dopplersonographischen Gefäßuntersuchungen der Halsschlagadern und der abdominellen Schlagadern, sowie zu Doppleruntersuchungen der Bein- und Armvenen bei Thromboseverdacht.
Sonographisch gesteuerte Stanzbiopsien
Hauptsächlich bei tumorverdächtigen Brustknoten, jedoch auch bei Tumorverdacht in anderen Körperorganen wie Leber oder Schilddrüse besteht die Möglichkeit zu sonographisch kontrollierten Gewebeentnahmen. Hierzu stehen unterschiedliche Möglichkeiten wie die Vakuumstanzbiopsie oder Hochgeschwindigkeitsstanzen zur Verfügung.
Mammographie
Die Mammographie ist eine Röntgenuntersuchung der Brust. Trotz Weiterentwicklung der anderen bildgebenden Methoden ist sie weiterhin unverzichtbar für die Entdeckung von sogenanntem Mikrokalk, der eine Frühform von Brustkrebs (ein sogenanntes Ductales Carcinoma in situ, „DCIS") anzeigen kann. Eine Mammographie besteht aus zwei Bildern pro Brust in verschiedenen Einstellungen (Projektionen). Für die Untersuchung muss die MTRA die Brust für wenige Sekunden in einer Vorrichtung fixieren. Dies ist unangenehm, jedoch für eine scharfe Abbildung des Bildes sowie für eine Verminderung der Strahlenexposition durch Reduktion des Brustdurchmesser essentiell. Die Kompressionsplatte löst sich nach der Aufnahme automatisch. Die Strahlenexposition einer Mammographie ist von der Größe der Brust sowie von der Dichte des Brustdrüsengewebes abhängig. Die Wahrscheinlichkeit, durch die Strahleneinwirkung einer Mammographie erst Brustkrebs auszulösen, ist äußerst gering.
Am besten lassen Sie die Mammographie durchführen, während Sie sich im ersten Teil Ihres Menstruationszyklus befinden (idealerweise zwischen dem 8. und 12. Tag nach Beginn Ihrer Periode). Die Brüste sind dann leichter zu untersuchen und weniger schmerzhaft.
Eine besondere Vorbereitung auf eine Mammographie ist nicht notwendig. Es sollte jedoch darauf geachtet werden, dass kein Deodorant oder Puder auf die Haut der Brust und Achselhöhle aufgetragen wird, da diese Substanzen zu Bildartefakten führen können. Wenn vorhanden, bringen Sie bitte Ihre Mammographie-Voraufnahmen (wenn möglich mit Befund) zu Ihrem Termin mit.
Mammasonographie (Ultraschalluntersuchung der Brust)
Die Sonographie der Brust ist eine die Mammographie komplementierende, strahlungsfreie Untersuchungsmethode der Brust. Mittels Sonographie werden auffällige mammographische Befunde weiter abgeklärt. Vor allem bei sehr dichtem Brustdrüsengewebe wird der Ultraschall als Zusatzuntersuchung zur Mammographie empfohlen, da in solchen Fällen die Mammographie nur eingeschränkt aussagekräftig ist. Bei dem Ultraschall liegt die Patientin auf dem Rücken. Die Untersuchung erfolgt unter mäßiger Kompression.
MR- Mammographie (Brust -MRT / Mamma-MRT)
Zusätzlich zu den üblichen Untersuchungen (Mammographie und Ultraschall) wird unter bestimmten Umständen eine Mamma-MRT empfohlen. Im Gegensatz zur Mammographie ist die Mamma-MRT eine strahlungsfreie Untersuchung.
In machen Fällen können Befunddiskrepanzen zwischen Mammographie und Ultraschall beobachtet werden. Die Mamma-MRT ermöglicht aufgrund ihrer hohen Genauigkeit die vollständige Charakterisierung und das Ausmaß des Herdbefundes zu beurteilen, seine Kartierung zu bestimmen, aber auch ein mögliches Rezidiv bei bereits bekanntem Brustkrebs festzustellen. Desweiteren ermöglicht die Untersuchung, die Wahl der eventuellen Behandlung zu verfeinern, insbesondere wenn eine Chemotherapie vor der Operation in Betracht gezogen wird, sowie die Überprüfung des Zustands von Brustimplantaten, z.B. wenn angenommen wird, dass eine Ruptur aufgetreten ist.
Nicht alle in der MRT festgestellten Anomalien sind krebsartig. Brustveränderungen während der prämenstruellen Phase können zu Auffälligkeiten in der MRT führen. Es ist am besten, die Untersuchung zwischen dem 8. und 12. Tag des Menstruationszyklus durchzuführen.
Die Mamma-MRT dauert zwischen 30 und 45 Minuten. Um die Bildqualität zu verbessern, wird während der Untersuchung ein sehr gut verträgliches Kontrastmittel in die Vene injiziert.
Die Untersuchung erfolgt in Bauchlage auf einem mobilen Tisch mit 2 Öffnungen, die von speziellen Empfangsspulen umgeben sind. Der Tisch wird anschließen in das MRT bewegt. Die Untersuchung erfolgt ohne Brustkompression.
In Verdachtsfällen ist die Entnahme einer Gewebeprobe (Biopsie) erforderlich.
Wenn vorhanden, bringen Sie bitte Ihre Mammographie-Voraufnahmen (wenn möglich mit Befund) zu Ihrem Termin mit.
Kontrastmittelmammographie
Tumoren, die vermehrt durchblutet sind und damit verstärkt Kontrastmittel aufnehmen, können unter Umständen mittels Mammographie oder Tomosynthese mit intravenös appliziertem Kontrastmittel besser dargestellt werden als mittels der konventionellen Mammographie. Für diese Untersuchung wird jodhaltiges Röntgenkontrastmittel venös appliziert. Kontraindikationen sind eine Jodallergie, eine Schilddrüsenüberfunktion sowie eine eingeschränkte Nierenfunktion.
Galaktographie
Eine krankhafte, einseitige, blutige Absonderung aus der Brust kann mittels einer Milchgangsdarstellung (Galaktographie) untersucht werden. Hierbei wird mit einer weichen, sehr kleinen Kanüle der betroffene Milchgang sondiert. Dann werden sehr geringe Mengen Kontrastmittel in den Milchgang appliziert. Die Untersuchung ist im Allgemeinen nicht schmerzhaft. Im Anschluss an die Injektion des Kontrastmittels wird eine Mammographie durchgeführt, um eine eventuell vorhandene krankhafte Milchgangveränderung darzustellen.
Stereotaktische Mammabiopsie
Bei mammographisch auffälligen Befunden, die sich mittels Sonographie nicht weiter abklären lassen, muss eine Gewebeprobe (Biopsie) erfolgen. Die Patientin wird dabei in Seitenlage oder in sitzender Position auf einer Untersuchungsliege positioniert. Die Brust wird ähnlich wie bei der Mammographie unter Kompression fixiert. Der Befund wird mittels Mammographie oder Tomosynthese erneut dargestellt, sodass die Biopsie zielgenau erfolgen kann. Nach örtlicher Betäubung wird eine Biopsienadel unter Bildkontrolle an die korrekte Position eingeführt. Nach Entnahme von mehreren Gewebeproben wird die Nadel wieder entfernt und die Stelle mit einem kleinen Clip markiert. Dies ist notwendig, damit im Falle eines krankhaften Befundes die korrekte Stelle für die Operation wiedergefunden werden kann.Die Punktionsstelle wird mit einem Pflaster- sowie mit einem Druckverband versorgt. Ein kleines Hämatom (Bluterguss) ist eine häufige, aber im Allgemeinen harmlose Folge der Biopsie. Dieses Hämatom klingt in den meisten Fällen nach wenigen Tagen von allein wieder ab.
Sonographie gestützte Mammabiopsie
Sollte sich in der Sonographie ein auffälliger Befund zeigen, ist eine Biopsie zur weiteren Abklärung notwendig. Bei dieser Untersuchung wird die Patientin in Rückenlage positioniert. Nach örtlicher Betäubung erfolgt unter sonographischer Kontrolle die gezielte Entnahme mehrerer kleiner Gewebeproben aus dem auffälligen Befund. Diese Maßnahme dauert nur wenige Minuten und ist gut tolerierbar. Die Punktionsstelle wird mit einem Pflaster- sowie mit einem Druckverband versorgt. Bis auf einen kleinen Bluterguss (Hämatom) sind im Allgemeinen keine Komplikationen zu erwarten. Das Hämatom klingt in den meisten Fällen nach wenigen Tagen von allein wieder ab.
MRT-gesteuerte Vakuumbiopsie der Brust
Die MRT-gesteuerte Biopsie der Brust wird bei Befunden eingesetzt, die nur oder besser in der Kernspintomographie (MRT) zu erkennen sind als in der Mammographie oder im Ultraschall.
Dazu wird die Patientin in Bauchlage positioniert. Die Brust wird unter leichter Kompression fixiert. Zunächst werden Bilder zur Lokalisation des Befundes und Planung der Biopsie angefertigt.
Nach örtlicher Betäubung wird die Biopsienadel unter Bildkontrolle an die korrekte Position eingeführt und mehrere kleine Gewebeproben werden entnommen.
Im Anschluss wird die Biopsiestelle mit einer kleinen Markierung (Clip) gekennzeichnet, damit bei einem pathologischen Befund die weiteren Maßnahmen auch ohne MRT-Bildgebung durchgeführt werden können.
Die Punktionsstelle wird mit einem Pflaster- sowie mit einem Druckverband versorgt. Bis auf einen kleinen Bluterguss (Hämatom) sind im Allgemeinen keine Komplikationen zu erwarten. Das Hämatom klingt in den meisten Fällen nach wenigen Tagen von allein wieder ab.


Abteilung für Radiologische Diagnostik und Intervention
Fax: 04421.89.2843
Öffnungszeiten Mo. bis Do. 7.30 bis 16.00 Uhr Fr. 7.30 bis 15.00 Uhr
Sprechstunden Termine nach Vereinbarung
E-Mail schreiben Bewerbungen Online-Bewerbung
Downloads
Weiterbildungscurriculum zum Facharzt für RadiologiePDF-Download Info-Flyer "Muskuloskelettale Radiologie"
PDF-Download